
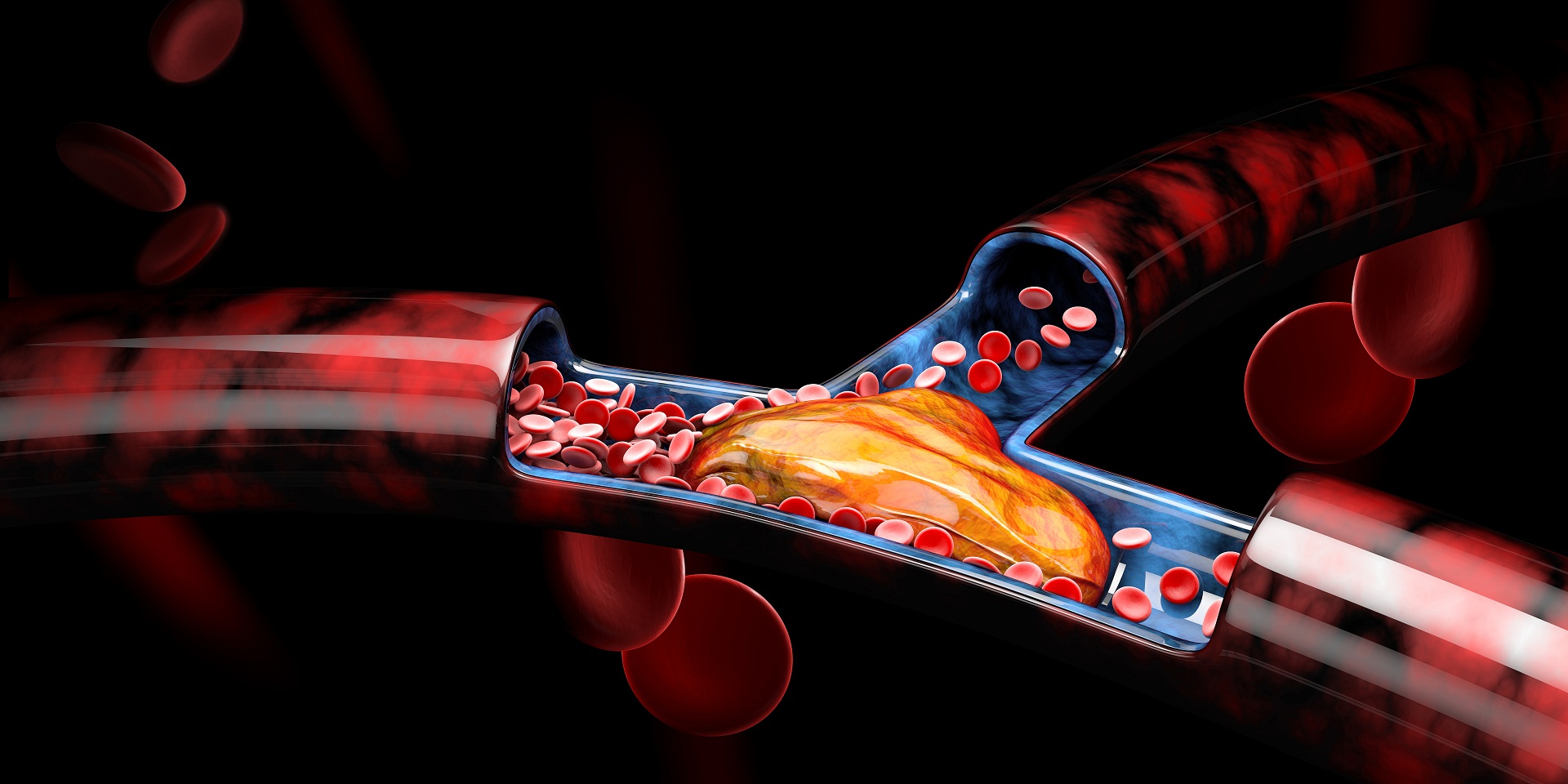
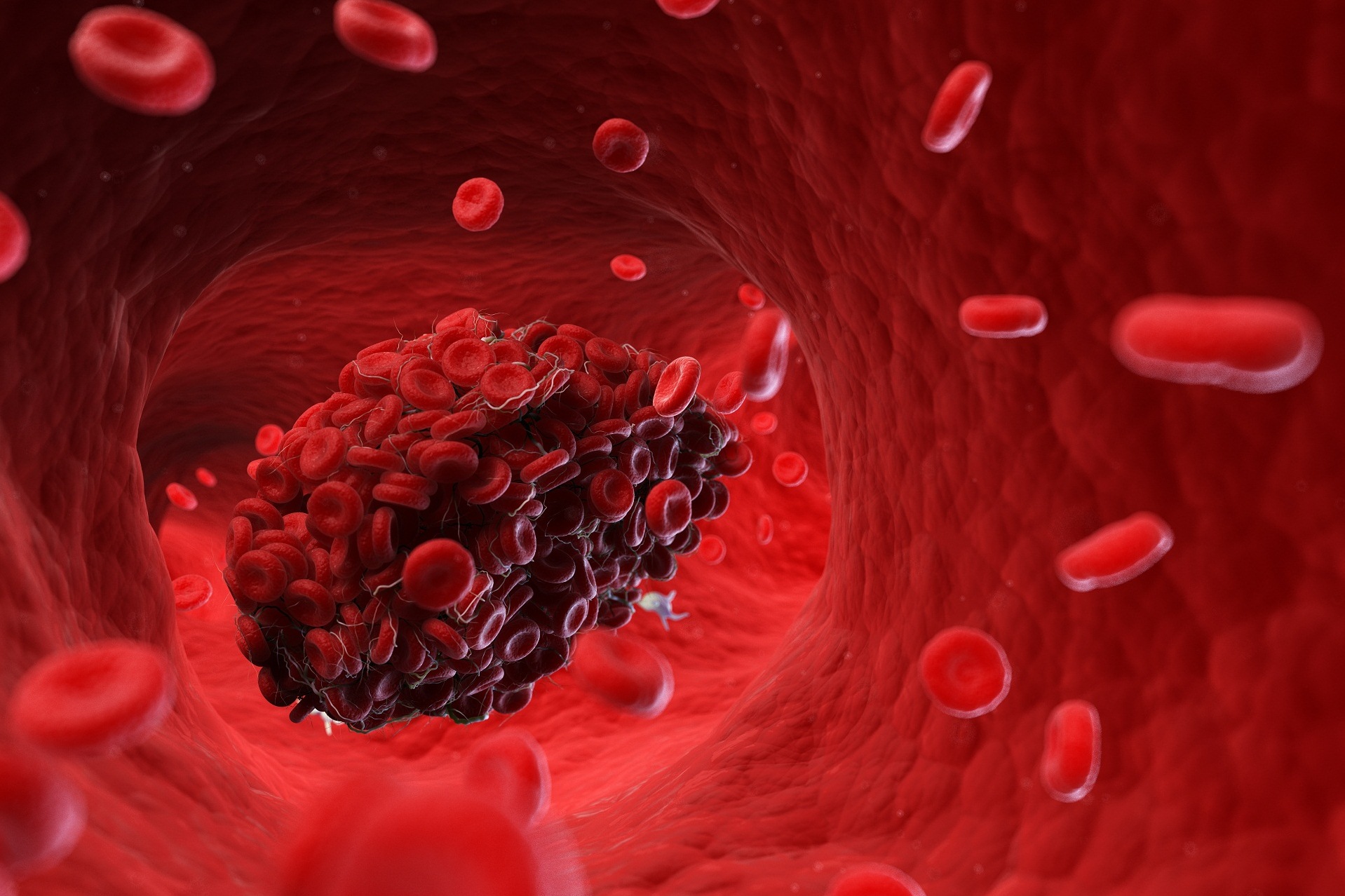
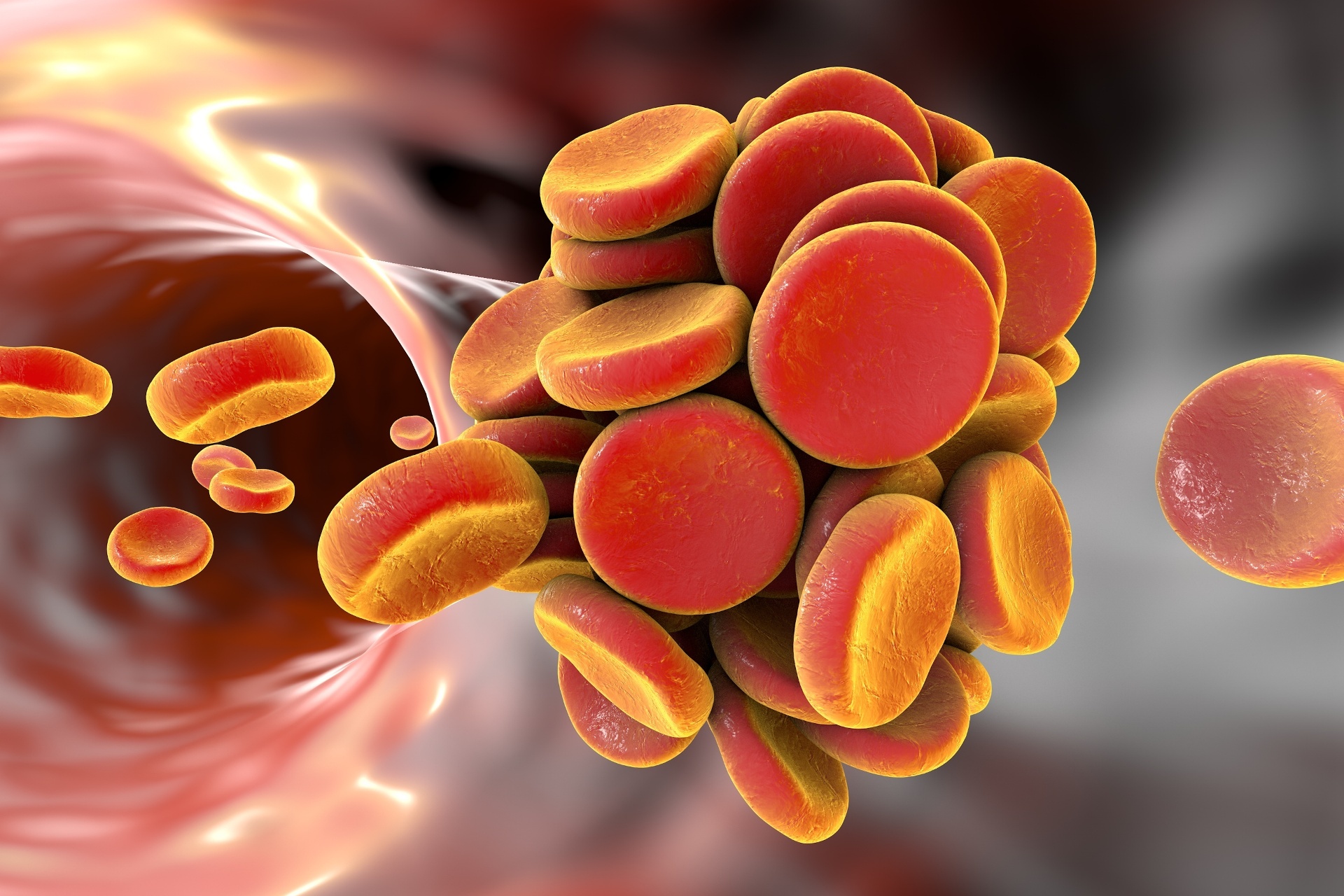
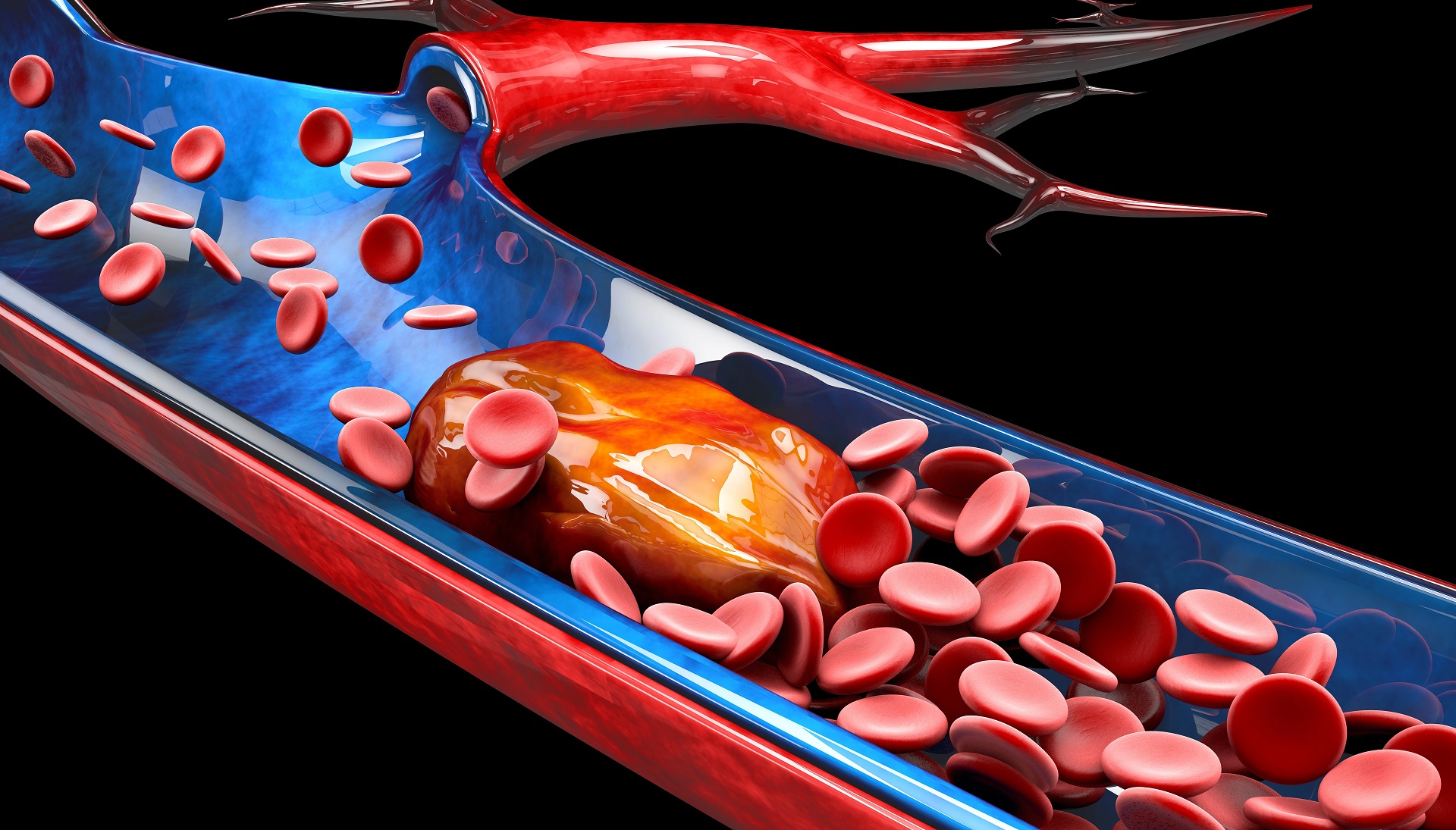
Trombofilia, perda gestacional e síndrome do anticorpo antifosfolípide (SAAF) estão intimamente ligados quando se fala em porque o casal não consegue segurar uma gravidez. Mas o que é a trombofilia? Existem pessoas com predisposição para que ocorra coágulos de sangue dentro das veias. Para ser mais simples, pense que as veias é como se fosse canos, e caso os coágulos entupam estes canos, se forma a trombose.
Dentro das trombofilias, a principal e mais comum de todas é a síndrome do anticorpo antifosfolípide. Esta é uma doença autoimune, em que ocorre um ataque do nosso corpo as membranas, ou seja, as “cascas” das células. Esta condição faz parte do complexo do lúpus eritematoso sistêmico (LES).
A trombose se manifesta de diversas formas, como na trombose venosa profunda (TVP), no tromboembolismo pulmonar (TEP). Mas quando se fala em perdas gestacionais, as tromboses placentárias são uma grande vilã. Manifesta-se com efeitos adversos de uma gravidez, como doença hipertensiva específica da gestação (DHEG), pré-eclampsia e a temida síndrome HELLP, com risco de vida materno.
Mas uma grande consequência de uma trombose placentária é uma perda gestacional a partir de 10 semanas. É importantíssimo investigar casais que apresentam perdas gestacionais deste tipo, e principalmente fazer o tratamento caso seja diagnosticado a SAAF.
Alguma vez, em algum grupo de apoio de perdas gestacionais você deve ter visto alguém pedir doação de anticoagulante. Este é o tratamento para a SAAF. Entende-se como anticoagulante, uma medicação que não deixa o sangue coagular, ou seja, são os famosos afinadores de sangue, o mais utilizado é a enoxaparina. Devo alertar que nunca deve-se tomar essa medicação sem acompanhamento um médico, visto o risco de sangramento e outros riscos.
Sempre frente a perdas gestacionais de repetição, é imprescindível a avaliação com médico geneticista para realização do aconselhamento genético, bem como definição do melhor manejo, estimativa de risco e poder oferecer possibilidades de tratamento aos casais, enfim poderem realizar o sonho de serem mães.
Créditos da imagem: Autorização de modelo arquivada com a Shutterstock, Inc.









Comentários